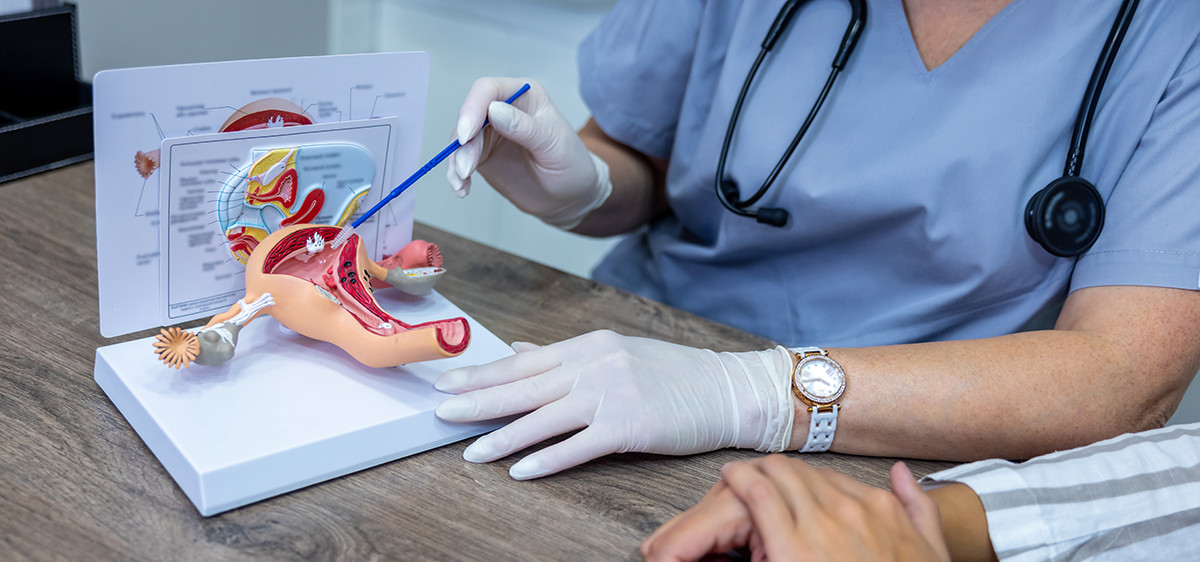
L’alternative aux hormones
Se soustraire de manière définitive à toute préoccupation contraceptive et à la nécessité de prendre des hormones : c’est le principal avantage que les femmes trouvent à la ligature des trompes, si elles ne veulent plus ou n’ont jamais voulu avoir d’enfants, selon la gynécologue-obstétricienne Tania Labes. Cette méthode de contraception consiste en une intervention chirurgicale de stérilisation sous anesthésie générale. « Il y a eu une évolution dans les techniques. Pendant longtemps, on suturait les trompes ou on y apposait des clips pour éviter toute grossesse. Aujourd’hui, la plupart des chirurgiens pratiquent l’ablation des trompes. La contraception est alors 100 % efficace, définitive et irréversible », explique la médecin. Cette opération n’a aucun impact sur les règles, la prise de poids, le sommeil ou la libido. La ligature des trompes est ouverte à toutes les personnes majeures. Une première consultation avec un gynécologue expliquant le déroulement et les conséquences de l’opération est suivie d’un délai de réflexion de quatre mois, puis d’un second rendez-vous de confirmation.
Contraception dans le couple
En France, plus de 20 000 femmes ont eu recours à une ligature des trompes en 2023, contre plus de 31 000 en 2010. Comment expliquer la baisse de cette pratique ? « Outre le fait que de plus en plus de couples choisissent des méthodes de contraception naturelles et refusent toute ingérence médicale, on introduit de plus en plus la vasectomie dans les choix de contraception définitive », suggère Tania Labes. Une pratique beaucoup moins traumatique et invasive pour le corps. Alors qu’en 2010 on dénombrait à peine 2 000 vasectomies, plus de 30 000 hommes ont eu recours à cette opération en 2022. Un chiffre multiplié par 15 en 12 ans.
- Lire aussi : Vasectomie, coupez court aux idées reçues !
Depuis dix ans, Célia, 28 ans, sait qu’elle ne veut pas d’enfants. Vers ses 25 ans, sa décision était toujours aussi claire et la jeune femme voulait se libérer de toute contraception, « de toute charge mentale ». « À cette époque, j’avais arrêté la pilule que je ne supportais plus. La ligature des trompes me paraissait être la meilleure alternative. » Après avoir écouté un podcast sur cette méthode, Célia prend rendez-vous avec un chirurgien-gynécologue. Grande déception. « C’était le profil type du vieux médecin traditionaliste et moralisateur. Il a refusé catégoriquement, jugeant que j’étais beaucoup trop jeune pour prendre cette décision et que je le regretterai », lâche-t-elle. Entre-temps, Célia est prise par un intense quotidien professionnel et laisse tomber ses recherches. Elle rencontre son partenaire et se fait poser un stérilet au cuivre en attendant. « Plus le temps passe et plus je suis sûre, comme mon conjoint, de ne pas vouloir d’enfant. La contraception définitive n’est pas un besoin immédiat, mais je sais que je veux le faire », confirme Célia. Cependant, sa réflexion a évolué depuis quelque temps : elle commence à aborder avec son partenaire la question de la vasectomie pour « plus d’équilibre entre eux concernant la contraception ». Dans tous les cas, Célia est sûre d’elle : elle prévoit de reprendre ses recherches.
Un gain de sérénité
Il y a cinq ans, à la naissance de son second enfant après une fin de grossesse difficile, Marine, 32 ans à l’époque, plonge dans une dépression post-partum. « La maternité était très compliquée à organiser en tant que travailleuse libérale. J’étais nerveusement épuisée et j’avais peur de retomber enceinte », se souvient-elle. Après l’échec d’une pose de stérilet, Marine se retrouve sans moyen de contraception et refuse toute prise d’hormones. Elle réfléchit pendant de longs mois à la ligature des trompes. « Mon mari était réticent à la vasectomie. Finalement je préférais prendre la responsabilité de la stérilisation, car c’était mon choix et mon corps », confie Marine. Sa décision prise, elle en parle à sa gynécologue, qui la « refroidit ». « Elle m’a jugé trop jeune et m’a mis en garde sur le fait de m’interdire le choix d’avoir un enfant dans le cas où mon mari me quitterait et où je reconstruirais ma vie avec quelqu’un d’autre. Je ne me suis pas du tout sentie écoutée, ça m’a choquée », souffle-t-elle.
Mais pas de quoi décourager cette maman qui tombe sur un groupe Facebook de témoignages de femmes concernées par l’opération, où elle trouve le contact d’une gynécologue obstétricienne. Le rendez-vous se passe à merveille, et Marine se fait opérer quatre mois plus tard, à 34 ans. « L’opération s’est très bien passée et l’équipe médicale a été d’une douceur exceptionnelle. » Seul léger trouble secondaire : des nausées quelques jours après l’opération. « Cette opération a été un soulagement et le meilleur choix que j’ai fait. J’en suis très heureuse. J’ai tant gagné en sérénité depuis. »
Besoin d’un suivi médical ?
Découvrez Macif Mutuelle Santé, une complémentaire qui s’adapte à vos besoins